A prevalência da osteoartrite como um todo é marcantemente correlacionada com a idade. Independentemente de como ela é definida, é incomum em adultos abaixo de 40 anos e extremamente prevalente acima de 60 anos. Nas mulheres, especialmente após os 50 anos, a osteoartrite é mais prevalente do que nos homens e tem distribuição mais difusa. Os estudos epidemiológicos se concentram basicamente na análise de prevalência e incidência de OA de mãos, joelhos e quadris, sendo a OA de joelhos mais estudada. Em geral, pode-se dizer que OA de mãos e joelhos é mais frequente em mulheres e de quadris é mais prevalente em homens, embora pareça progredir mais rapidamente nas mulheres. OA radiográfica é encontrada acima de 70 anos em 80% dos homens e em 90% das mulheres.
A identificação apropriada de fatores de risco para a doença é importante para determinar a evolução da doença e evitar sua progressão. Baseado na detecção destes fatores, precocemente se pode aplicar medidas de prevenção que alterem o prognóstico da doença.
A doença é causada por fatores mecânicos locais aberrantes atuando no contexto de uma suscetibilidade genética. Os fatores de risco que aumentam a vulnerabilidade à doença são envelhecimento, sexo feminino e possíveis deficiências nutricionais. Estes fatores em indivíduo geneticamente suscetível (herança poligênica, mas ainda não bem esclarecida) associado a fatores de risco locais, tal como desvios de eixo articular, fraqueza muscular ou alterações estruturais intra-articulares, como lesões meniscais, facilitam a progressão da doença. As eventuais injúrias do dia a dia pelas atividades de lazer ou trabalho e a obesidade, tão crescentes nas sociedades modernas, aumentaram as possibilidades reais de incidência e progressão da doença. A obesidade particularmente é fator de risco para OA pelo aspecto de sobrecarga mecânica em articulações que sustentam peso e pelas descobertas dos mediadores pró-inflamatórios estimulados pelas adipocinas, das quais a mais estudada recentemente é a leptina. Isso explica a maior incidência de OA em obesos, mesmo em articulações de mãos. Recente estudo reviu o aspecto da progressão da doença já estabelecida em obesos com resultados interessantes. Algumas situações de alinhamento articular interagem com a obesidade para aumentar a chance de progressão da doença.
O papel da vitamina D é atualmente controvertido. Dois estudos haviam estabelecido o papel protetor da vitamina D na progressão da OA de joelho e na redução da incidência de OA de quadris. No entanto, um estudo analisando o nível de vitamina D num grupo de 1.203 indivíduos provou mais recentemente que os níveis de vitamina D não influenciaram a progressão de OA de joelho. Portanto, o papel de fatores nutricionais é, no momento, ainda polêmico.
Vale ressaltar a observação de relação inversa entre osteoporose e osteoartrose. Há um determinado aumento da osteoartrite à medida que há aumento da densidade óssea na proporção de até 11,8%. Recentemente, a hipercolesterolemia(taxa de colesterol alta) e o diabetes (taxa de glicose alta) foram identificados como fatores de risco para OA. Diabetes foi associada à OA de joelhos e hipercolesterolemia à OA generalizada.
COMO ACONTECE A OSTEOARTRITE
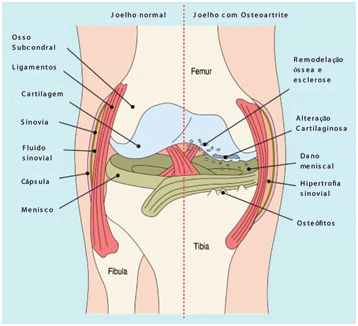
A cartilagem compreende um tecido sem vascularização composto de fibras colágenas, proteoglicanos e glicosaminoglicanos ligados ao ácido hialurônico e a uma única linhagem celular, chamada condrócito. Estes grandes complexos moleculares retêm água e dão as características de elasticidade e compressibilidade da cartilagem.
Com a artrose as características destas moléculas da matriz cartilaginosa se modificam, o número de condrócitos diminui e a retenção de água é reduzida, o que provoca fissuras na matriz, alterando a distribuição de forças nas zonas receptoras de peso, transmitindo esta sobrecarga para o osso subcondral. A cartilagem envelhecida tem menos água e menor número de condrócitos, o que leva à produção de uma matriz com componentes qualitativa e quantitativamente inferiores comparados à cartilagem normal.
As fissuras produzidas no tecido cartilaginoso atingem o osso subcondral e novos fenômenos ocorrem neste ambiente, provocando aposição de tecido osteoide, o que determina a esclerose subcondral característica da osteoartrose e formação de osteófitos. A comunicação do ambiente intra-articular com o osso subcondral provoca a sinovite leve como resultado de liberação local de mediadores pró-inflamatórios.
Em resumo, a osteoartrite resulta de falência dos condrócitos em produzir componentes da matriz cartilaginosa com resistência e elasticidade adequadas para absorção dos impactos que a articulação é submetida no dia a dia.
Os mais recentes estudos de patogênese da osteoartrite apontam no osso subcondral o início dos eventos que culminam na alteração do tecido cartilaginoso. O osso subcondral é estruturalmente diferenciado e seus osteoblastos seriam sensibilizados por estresses mecânicos de forma a produzirem agentes pró-degradativos e citocinas que agiriam na degradação da cartilagem e a liberação neste tecido de fatores de crescimento (fator 1 de crescimento derivado da insulina e fator de crescimento transformador beta) que facilitam a proliferação óssea, promovendo esclerose e formação de osteófitos.
A osteoartrite é considerada uma doença não inflamatória, mas hoje já se sabe a influência de citocinas pró-inflamatórias no processo degradativo da cartilagem, embora este processo seja de menor magnitude do que ocorre na artrite reumatoide. O próprio condrócito produz citocinas e responde a elas. Além dele, células sinoviais e osteoblastos subcondrais. A citocina-chave para todo o processo catabólico da osteoartrite é a interleucina-1 beta. Ela promove uma enormidade de ações sobre os tecidos e células e estimula outras cadeias de reações com produção de outras citocinas e enzimas que interagem para culminar com o processo que leva à destruição da cartilagem.
A orquestra de eventos celulares é resumidamente um balanço de resposta condrocitária e osteoblástica a estímulos de mecanorreceptores. Dependendo do estímulo, a produção de substâncias de gradativas pode favorecer a recomposição da matriz ou degradá-la mais do que recompô-la, culminando em doença.
TRATAMENTO
O tratamento da osteoartite é multidisciplinar e envolve a participação de educadores, nutricionistas, fisioterapeutas, terapeutas ocupacionais e médicos (em geral reumatologistas, generalistas, geriatras e ortopedistas). Os objetivos do tratamento são: reduzir a dor, manter a função, melhorar a qualidade de vida, prevenir ou retardar a progressão para o dano estrutural articular e retardar ou evitar a artroplastia.
Ao analisarmos o paciente para o tratamento, devemos levar em consideração qual a localização do comprometimento articular (generalizada ou localizada em articulações específicas), se a doença apresenta sinais de “atividade” presente, como dor noturna, rigidez matinal prolongada e inflamação articular, e se na gravidade que leva em consideração existe indícios de dano estrutural articular, com deformidades e perda funcional.
O tratamento é dividido em farmacológico e não farmacológico
O tratamento não farmacológico engloba educação, fisioterapia, terapia ocupacional, controle da obesidade, acupuntura, auxílios, bengalas, palmilhas, órteses.
TRATAMENTO FARMACOLÓGICO
- Tratamentos tópicos
Os anti-inflamatórios não hormonais (AINH) tópicos são superiores ao placebo na melhora da dor e da rigidez dos pacientes com OA de mãos e de joelhos. Os efeitos adversos são mais locais, como irritação e alergias.
A capsaicina , um extrato alcaloide extraído da pimenta, é superior ao placebo na melhora da dor.
- Analgésicos
O uso do paracetamol pode aliviar a dor do paciente com osteoartrite, mas apresenta efeito analgésico inferior aos AINH. Em casos mais graves, na impossibilidade do uso dos AINH, pode ser necessário, nos pacientes que apresentam dor de moderada à dor intensa, o uso de analgésicos opioides como codeína, cloridrato de tramadol e oxicodona, lembrando que essa classe de medicamentos é vendida com retenção da receita médica ,e possui efeitos adversos frequentes, como náuseas, sonolência, obstipação, prurido, secura oral e, mais raramente, depressão respiratória e circulatória com hipotensão.
- Anti-inflamatórios
Os AINH apresentam efeito analgésico superior ao paracetamol. Essa classe de medicamentos deve ser utilizada na menor dose terapêutica para alcançar os efeitos analgésicos desejados. Apresentam risco gastrointestinal, cardiovascular e renal e devem ser usados com cautela em pacientes idosos, sempre associados ao uso de protetores gástricos e com controle rigoroso da pressão arterial e da função renal. Usar apenas quando necessário é uma tendência atual, apesar de não existir estudo comparativo.
Drogas conrotetoras.
- Diacereína
A diacereína, uma antraquinona de origem vegetal, foi aprovada como tratamento de AO, em 1994, na França e é comercializada no Brasil desde 96. A indicação da diacereína está presente em 50% dos consensos, recomendações ou guias para o tratamento da OA de joelhos e quadris publicados na literatura médica. A efetividade da diacereína no controle dos sintomas da OA é discreta pela análise dos estudos presentes na literatura e incluídos na revisão sistemática da Cochrane Library. A possibilidade de proteção estrutural articular só foi demonstrada para os quadris. A dose ideal é 100 mg/dia. Estudos recentes confirmam a não inferioridade da diacereína com relação aos AINH e o efeito residual do medicamento. Os efeitos adversos mais frequentes são: diarreia e sintomas relacionados, alteração da cor da urina e fenômenos alérgicos (rash, prurido).
- Glucosamina
O sulfato de glucosamina é uma substância química de baixo peso molecular, cujo mecanismo de ação não está totalmente elucidado. A proposta terapêutica é a inibir progressão da degradação da cartilagem e estimular a formação de uma nova cartilagem. Os resultados dos ensaios clínicos randomizados versus placebo e da meta-análise da Cochrane sugerem que a glucosamina apresenta efeito benéfico no tratamento da OA, tendo sido superior ao placebo no tratamento da dor e da impotência funcional da OA. O sulfato de glucosamina 1.500 mg/dia também foi superior ao placebo com relação do desfecho preservação do espaço articular do compartimento tibiofemoral, como foi demonstrado em ensaio clínico randomizado com duração de três anos comparado com grupo placebo. O medicamento é seguro, sem nenhuma evidência de efeitos adversos importantes ou limitantes. A dose recomendada é de 1.500 mg/dia.
- Sulfato de condroitina
Sulfato de condroitina 4 e 6 fazem parte das moléculas de proteoglicanos que integram a matriz extracelular da cartilagem e que contribuem para suportar a deformação. Existem controversas com relação à eficácia do sulfato de condroitina no tratamento da osteoartrite, tanto do ponto de vista sintomático como também como droga conrotetora. Recentemente foi publicado um ensaio clínico randomizado placebo controlado com 622 pacientes com OA de joelhos que utilizaram por 800mg de sulfato de condroitina 4 e 6 por um período de dois anos, cujo resultado observado foi uma maior preservação do espaço articular no grupo condroitina.
- Colágeno tipo II -UC II
A principal proteína estrutural responsável pela tração e firmeza do tecido cartilaginoso é o colágeno tipo II. No caso da osteoartrite, há uma produção exacerbada da enzima colagenase, provocando a quebra da cartilagem, que tem por consequência a inflamação e dor.
UC-II® é capaz de dessensibilizar o sistema imunológico. Desta forma previne o “ataque” auto imune às nossas cartilagens. Por consequência há um bloqueio da inflamação, sem a qual o paciente não apresenta mais o quadro de dor.
Quando o organismo não ataca mais exacerbadamente as cartilagens, é reestabelecida a homeostase entre quebra e síntese do colágeno tipo II, devolvendo a mobilidade e o conforto ao paciente, promovendo melhora da qualidade de vida.
- Desativa a resposta imune contra o colágeno tipo II.
Na osteoartrite o organismo passa a não “reconhecer” o colágeno (proteína) presente nas articulações. O sistema imune ataca o colágeno e o destrói.
- Torna o organismo tolerante ao colágeno tipo II presente nas cartilagens.
O UC-II® ingerido oralmente, ao passar pelo sistema digestivo é reconhecido pelo organismo e isso
dessensibiliza o sistema imune e causa uma tolerância oral.
dessensibiliza o sistema imune e causa uma tolerância oral.
- Difosfato de cloroquina e hidroxicloroquina
No Brasil são amplamente utilizadas por vários reumatologistas, apesar de poucos estudos terem sido realizados com objetivo de avaliar a efetividade. A utilização da cloroquina no tratamento da osteoartrite é fundamentada com base nos mecanismos de ação da droga, pela capacidade de inibição da interleucina-1 e das enzimas lisossomais, tento sua principal indicação a OA erosiva de mãos e na osteoartrite primária com comprometimento de múltiplas articulações com efeito sintomático na dor. Não podemos esquecer dos efeitos adversos oculares (maculopatia) e a ototoxicidade.
Demais medicamentos utilizados no tratamento da osteoartrite
- Harpagophytum procumbens “garra do diabo”
Extrato seco de uma planta originária do deserto de Kalaari e estepes da Namíbia, no sudoeste da África, tem atividade anti-inflamatória, por inibição de leucotrienos e da lipoxigenase. Em revisão sistemática de ensaios clínicos randomizados ou quase randomizados foi observada uma evidência moderada com relação à dor em pacientes com osteoartrite de joelhos. Em ensaio clínico randomizado comparada com diacereína o efeito foi similar com relação a dor, avaliação global pelo paciente e índice de Lequesne. Efeitos adversos: diarreia, dores abdominais, vômitos e cefaleia. Dose diária recomendada: 400 mg/três vezes por dia.
- Extrato insaponificado de abacate e soja (Piascledine®)
O extrato insaponificado de abacate e soja, além de inibir a metaloproteinases 3-13 e prostaglandinas E-2, promove o reparo da cartilagem atuando nos osteoblastos subcondrais, um mecanismo novo que pode explicar o efeito analgésico do medicamento observado na revisão sistemática que incluiu quatro ensaios clínicos randomizados (três usaram 300 mg/dia e um utilizou 600 mg/dia) no entanto, o único estudo de longa duração (dois anos) não conseguiu demonstrar nenhum efeito estrutural do medicamento, mas em posterior análise do subgrupo com comprometimento mais grave foi demonstrada uma redução na progressão da diminuição do espaço articular.
Injeções intra-articulares
- Infiltrações de corticosteroides
Pode ser considerada uma opção terapêutica quando pacientes não estão respondendo adequadamente ao uso de analgésicos e AINH e, principalmente, quando apresentam inflamação articular, o efeito sintomático é rápido e a duração em torno de quatro semanas. Dúvidas existem com relação à frequência e ao efeito deletério na articulação em infiltrações repetidas. Possíveis efeitos adversos são: sinovite por cristais, hemartrose, infecção e atrofia da cartilagem.
- Infiltrações de ácido hialurônico (Suprhyal®, Synvisc®, Polireumin®)
Fortes evidências sugerem que infiltrações de ácido hialurônico são efetivas no tratamento da osteoartrite de joelhos. Também existem algumas evidências da efetividade para articulações de ombros, quadris, tornozelos e sacroilíacas. O ácido hialurônico é um polissacarídeo que é um dos componentes do líquido sinovial da cartilagem. São recomendadas de três a cinco infiltrações com intervalo semanal entre elas. No Brasil são comercializados tanto os de baixo peso quanto os de alto peso molecular, mas não existem estudos que demonstrem que um seja mais efetivo que o outro. Controvérsias existem com relação à possibilidade de efeito conrotetor in vivo.
CONCLUSÃO
O tratamento da osteoartrite atual é composto de medidas farmacológicas e não farmacológicas, tendo como objetivos: redução da dor, manter a função, melhorar a qualidade de vida, prevenir ou retardar a progressão para o dano estrutural articular e retardar ou evitar a artroplastia.
Analisando tecnicamente os tratamentos farmacológicos, conclui-se que a eficácia de todos eles são semelhantes, nenhum deles tem a capacidade de cura. Todos eles reduzem a dor, melhoram a capacidade de movimento, sendo que alguns, chamados de drogas conrotetoras ainda tem a vantagem de inibir progressão da degradação da cartilagem e estimular a formação de uma nova cartilagem. E além disto tem menos efeitos adversos, não sobrecarregam o fígado e os rins, podem e devem ser usados por tempo prolongado.
Nenhum comentário:
Postar um comentário